最終更新日:2026年5月6日
制度監修:トントン
医療機関 事務長/医療系国家資格保有者。医療・介護領域の制度運用や保険請求に関わる立場から、厚生労働省の公表資料をもとに内容を確認しています。
※本記事は一般的な制度情報の提供を目的としており、個別の診断・治療方針・保険請求上の算定可否を判断するものではありません。
リハビリはいつまで保険で受けられるのか、病院やクリニックで「医療保険でのリハビリはそろそろ期限です」と説明されると、不安に感じる方もいるでしょう。
医療保険で行う疾患別リハビリテーションには、病気やけがの種類ごとに「標準的算定日数」という保険請求上の目安があります。その日数を超えると、医療保険で同じ形のリハビリを続けることが難しくなる場合があります。
まだ歩きにくさがある。手足が動かしづらい。自宅での生活に不安がある。ご本人やご家族としては、「本当にここで終わりなのか」「もう少し専門職に見てもらえないのか」と感じることもあるでしょう。
ただし、ここでいう「期限」とは、リハビリそのものが一切受けられなくなる日という意味ではありません。医療保険で行う疾患別リハビリテーションには、病気やけがの種類ごとに「標準的算定日数」という保険請求上の目安があります。その日数を超えると、医療保険で同じ形のリハビリを続けることが難しくなる、という意味です。
本記事では、令和8年度診療報酬改定に基づき、医療保険のリハビリの期限、いわゆる150日ルール、13単位制限、13単位を超えて算定できる場合の注意点、介護保険リハビリへの移行について解説します。厚生労働省の令和8年度診療報酬改定ページでは、医科点数表、実施上の留意事項、特掲診療料の施設基準、医療保険と介護保険の給付調整に関する資料が掲載されており、一部資料は「0501訂正後」として示されています。
なお、この記事では主に、脳卒中後、骨折後、肺炎後、入院後の体力低下などで行われる、一般的な医療保険の疾患別リハビリテーションを扱います。難病患者リハビリテーション、障害児・者リハビリテーション、がん患者リハビリテーションなどは別の算定体系が関係するため、ここでは詳しく扱いません。
- リハビリはいつまで保険で受けられる?この記事のポイント
- 「150日ルール」とは?すべてのリハビリが150日ではありません
- 医療保険のリハビリに期限がある理由
- リハビリの「1単位」とは何分?
- 疾患別リハビリテーションの標準的算定日数
- 標準的算定日数を超えた後の「月13単位」とは
- 13単位を超えて医療保険でリハビリできる場合はある?
- 新たな病気・手術・急性増悪がある場合はどうなる?
- 医療保険から介護保険リハビリへ移行するケース
- 医療保険リハビリと介護保険リハビリは併用できる?
- 介護保険リハビリを「体験利用」できる場合もある
- 「リハビリ終了」と言われたときに確認すべきこと
- ケース別:期限後の考え方
- 自費リハビリは選択肢になる?
- よくある質問
- まとめ
- 注意書き
- 参考資料
リハビリはいつまで保険で受けられる?この記事のポイント
医療保険のリハビリには、疾患ごとに標準的算定日数があります。
一般的に「150日ルール」と呼ばれることがありますが、すべてのリハビリが150日で終わるわけではありません。
| リハビリの種類 | 標準的算定日数 | 主な例 |
|---|---|---|
| 心大血管疾患リハビリテーション | 150日 | 心筋梗塞、狭心症、心臓手術後など |
| 脳血管疾患等リハビリテーション | 180日 | 脳梗塞、脳出血、脳外傷、神経疾患など |
| 廃用症候群リハビリテーション | 120日 | 入院や安静による筋力・動作能力低下など |
| 運動器リハビリテーション | 150日 | 骨折、人工関節術後、関節疾患など |
| 呼吸器リハビリテーション | 90日 | 肺炎後、慢性呼吸器疾患、呼吸器手術後など |
令和8年度の医科診療報酬点数表では、心大血管疾患リハビリテーションは治療開始日から150日、脳血管疾患等リハビリテーションは発症・手術・急性増悪・最初の診断日から180日、廃用症候群リハビリテーションは診断または急性増悪から120日、運動器リハビリテーションは150日、呼吸器リハビリテーションは90日を限度として算定する旨が示されています。
標準的算定日数を超えた後は、条件に応じて月13単位まで医療保険で算定できる場合があります。ただし、誰でも必ず13単位まで受けられるわけではありません。また、13単位を超えて算定できる場合もありますが、これは制度上定められた患者・状態、医学的必要性、評価、記録、保険請求上の取扱いなどを踏まえて慎重に判断されます。
要支援・要介護認定を受けている方では、医療保険のリハビリから、介護保険の訪問リハビリテーションや通所リハビリテーションへ移行することもあります。
「150日ルール」とは?すべてのリハビリが150日ではありません
リハビリの期限について調べると、「150日ルール」という言葉を目にすることがあります。
これは、特に骨折や人工関節術後などで行われる運動器リハビリテーションが、原則として発症・手術・急性増悪・最初に診断された日から150日を限度として算定されることから広まった表現です。
ただし、医療保険のリハビリ全体が150日で統一されているわけではありません。
脳梗塞や脳出血などの脳血管疾患等リハビリテーションは180日、肺炎後や慢性呼吸器疾患などの呼吸器リハビリテーションは90日、廃用症候群リハビリテーションは120日です。
つまり、「150日ルール」という言葉だけで判断するのではなく、まずは自分がどの疾患別リハビリテーションに該当しているのかを確認することが大切です。
医療保険のリハビリに期限がある理由
医療保険のリハビリは、病気やけがの治療過程で、身体機能や日常生活動作、社会生活への復帰などを目的に行われます。
診療報酬上は、心大血管疾患、脳血管疾患等、廃用症候群、運動器、呼吸器といった区分があり、患者さんの疾患や状態を総合的に見て、最も適切な疾患別リハビリテーション料を算定します。
令和8年度の実施上の留意事項でも、疾患別リハビリテーション料は、患者の疾患等を総合的に勘案し、最も適切な区分で算定すること、また新たな疾患が発症して他の疾患別リハビリテーションが必要になった場合には、新たな疾患の発症日等を起算日として算定できる場合があることが示されています。
病院やクリニックが「リハビリの期限です」と説明するのは、医療機関がリハビリをしたくないからではありません。医療保険で算定できる日数、単位数、対象患者、施設基準、記録、保険請求上の要件が決められているため、一定期間を超えると、保険診療として同じ形で継続することが難しくなる場合があるのです。
また、入院中のリハビリは、急性期・回復期・慢性期など病院の役割によって、目的や提供体制が変わります。病院ごとの役割を整理したい方は、病院の機能と役割を解説した記事も参考にしてください。
医療機関は、主治医の医学的判断だけでなく、国の告示・通知、施設基準、地方厚生局への届出、保険者、審査支払機関、自治体等の確認方針や地域の審査運用を踏まえながら、保険診療として実施できる範囲を確認しています。
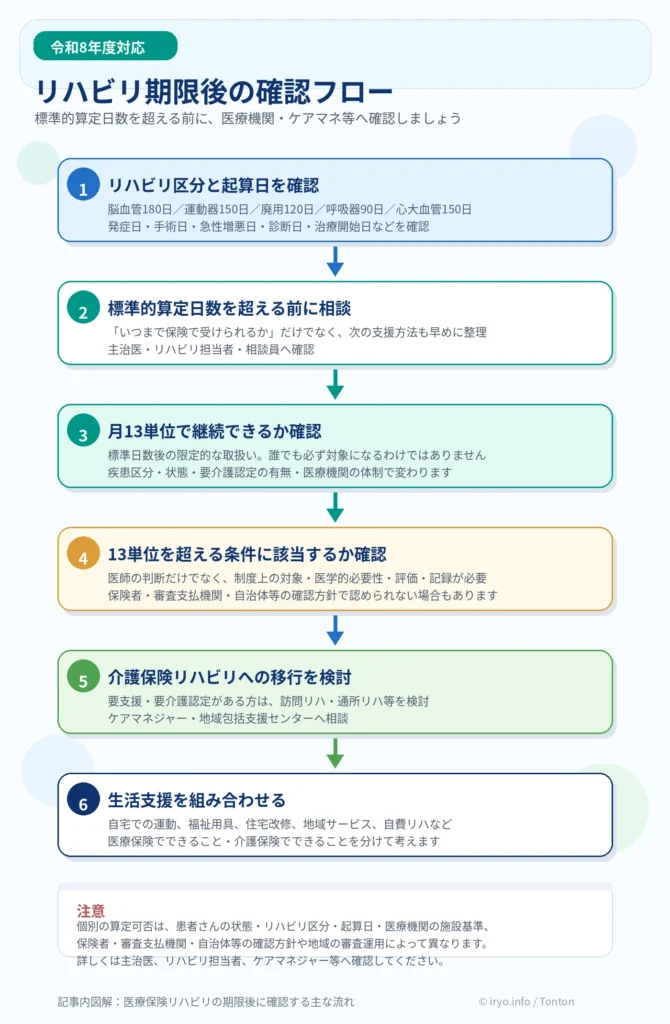
そのため、リハビリの継続可否について説明を受けた場合は、「病院が何もしてくれない」と受け止める前に、まずは次の点を確認しましょう。
| 確認すること | 聞き方の例 |
|---|---|
| リハビリの区分 | 私はどの疾患別リハビリに該当していますか? |
| 起算日 | 期限はいつから数えていますか? |
| 標準的算定日数 | 医療保険での標準的な期限はいつまでですか? |
| 月13単位の可否 | 期限後に月13単位で継続できる可能性はありますか? |
| 13単位を超える可否 | 制度上、13単位を超えて算定できる条件に該当しますか? |
| 介護保険への移行 | 訪問リハビリや通所リハビリへ移る準備は必要ですか? |
リハビリの「1単位」とは何分?
医療保険の疾患別リハビリテーションでは、「単位」という言葉が使われます。
令和8年度の実施上の留意事項では、疾患別リハビリテーション料は、患者に対して20分以上の個別療法として訓練を行った場合を「1単位」として算定するとされています。リハビリ実施計画書の作成や説明、記録、個別療法のための移動など、患者さんに直接訓練を実施していない時間は訓練時間に含まれません。
つまり、月13単位という場合、単純に時間だけで見ると月260分に相当します。
ただし、これは「必ず月260分受けられる」という意味ではありません。実際の回数や内容は、患者さんの状態、医師の判断、リハビリ職の評価、医療機関の体制、保険診療上の要件によって決まります。
疾患別リハビリテーションの標準的算定日数
ここからは、医療保険でよく使われる5つの疾患別リハビリテーションについて整理します。
心大血管疾患リハビリテーション:150日
心大血管疾患リハビリテーションは、心筋梗塞、狭心症、心臓手術後、慢性心不全など、心臓や大血管の病気に対して行われるリハビリです。
医科診療報酬点数表では、心大血管疾患リハビリテーション料は、治療開始日から150日を限度として算定するとされています。ただし、別に厚生労働大臣が定める患者について、治療を継続することにより状態の改善が期待できると医学的に判断される場合などには、150日を超えて算定できる場合があります。
この「150日を超えて算定できる場合」は、誰でも希望すれば認められるものではありません。対象となる患者や状態、施設基準、記録、保険請求上の要件を満たす必要があります。
脳血管疾患等リハビリテーション:180日
脳血管疾患等リハビリテーションは、脳梗塞、脳出血、くも膜下出血、脳外傷、神経疾患などで行われます。
手足の麻痺、言語障害、嚥下障害、高次脳機能障害などがある方に関係することが多い区分です。
医科診療報酬点数表では、脳血管疾患等リハビリテーション料は、発症、手術、急性増悪、または最初に診断された日から180日を限度として算定するとされています。制度上定められた患者について、治療継続により状態の改善が期待できると医学的に判断される場合などには、180日を超えて算定できる場合があります。
脳卒中後のリハビリでは、180日を過ぎても生活上の困りごとが残ることがあります。その場合は、医療保険で継続できる条件に該当するか、月13単位の対象になるか、介護保険リハビリへ移行するかを確認します。
廃用症候群リハビリテーション:120日
廃用症候群とは、病気や入院、安静期間が長くなることによって、筋力、体力、歩行能力、日常生活動作などが低下した状態を指します。
たとえば、肺炎や心不全、手術後の入院などをきっかけに、以前よりも立ち上がりや歩行が難しくなった場合などが該当することがあります。
医科診療報酬点数表では、廃用症候群リハビリテーション料は、廃用症候群の診断または急性増悪から120日を限度として算定するとされています。対象は、急性疾患等に伴う安静による廃用症候群で、一定程度以上の基本動作能力、応用動作能力、言語聴覚能力、日常生活能力の低下を来している患者です。
廃用症候群では、リハビリだけでなく、栄養状態、活動量、服薬、認知機能、住環境、介護サービスなどを含めて支援を考えることが重要です。
運動器リハビリテーション:150日
運動器リハビリテーションは、骨折、人工関節術後、変形性関節症、脊椎疾患、靱帯損傷、腱板損傷など、骨・関節・筋肉・神経などの障害に対して行われます。
医科診療報酬点数表では、運動器リハビリテーション料は、発症、手術、急性増悪、または最初に診断された日から150日を限度として算定するとされています。骨折後や人工関節術後の外来リハビリで「150日」という説明が出てくることが多いのは、この区分に該当するためです。
150日を超える時期には、関節の動きや筋力だけでなく、階段、入浴、買い物、外出、仕事復帰、家事など、実際の生活場面で何に困っているのかを整理すると相談しやすくなります。
呼吸器リハビリテーション:90日
呼吸器リハビリテーションは、肺炎後、慢性閉塞性肺疾患、気管支喘息、呼吸器疾患の手術後などで行われます。
息切れ、呼吸機能の低下、活動量の低下などがある方に関係します。
医科診療報酬点数表では、呼吸器リハビリテーション料は、治療開始日から90日を限度として算定するとされています。制度上定められた患者について、治療継続により状態の改善が期待できると医学的に判断される場合などには、90日を超えて算定できる場合があります。
呼吸器疾患では、運動量を増やすことだけが目的ではありません。息切れへの対応、日常生活動作の工夫、酸素療法の管理、再入院予防などを含めて、安全に生活するための支援を考える必要があります。
標準的算定日数を超えた後の「月13単位」とは
標準的算定日数を超えた後でも、必要がある場合に、月13単位まで医療保険でリハビリを算定できる場合があります。
たとえば、心大血管疾患リハビリテーションについて、令和8年度の実施上の留意事項では、標準的算定日数を超えた患者について、1月に13単位に限り所定点数を算定できることが示されています。あわせて、入院中以外の患者については、介護保険によるリハビリテーションの適用があるかを適切に評価し、必要な支援を行うことも示されています。
また、呼吸器リハビリテーションについても、治療開始日から90日を超えて必要なリハビリを行った場合、1月13単位に限り算定できる旨が示されています。
ここで注意したいのは、月13単位は、標準的算定日数を超えてもこれまで通り頻回にリハビリを続けられる、という意味ではないことです。
月13単位は、標準的算定日数を超えた後の限定的な取扱いです。対象となるかどうかは、疾患別リハビリテーションの区分、患者さんの状態、要介護認定の有無、医療機関の体制、保険診療上の要件によって異なります。
13単位を超えて医療保険でリハビリできる場合はある?
標準的算定日数を超えた後、月13単位を超えて医療保険でリハビリを算定できる場合があります。
ただし、この部分は非常に慎重に理解する必要があります。
診療報酬上は、標準的算定日数を超えた患者のうち、制度上定められた患者・状態に該当し、治療を継続することにより状態の改善が期待できると医学的に判断される場合などに、標準的算定日数内と同様に算定できる取扱いがあります。実施上の留意事項では、特掲診療料の施設基準等の別表第九の八・別表第九の九に該当する場合について、標準的算定日数を超えても標準的算定日数内と同様に算定できる旨が示されています。
しかし、これは医師にお願いすれば誰でも13単位を超えられるという制度ではありません。
実施上の留意事項では、標準的算定日数を超えて継続する場合に、これまでのリハビリの実施状況、前月との状態比較、今後のリハビリ計画、改善に要する見込み期間、FIMまたはBIなどの指標を用いた具体的な状態変化、継続理由などを記載することが求められています。
つまり、13単位を超える算定では、少なくとも次のような点が関係します。
| 確認される主なポイント | 内容 |
|---|---|
| 制度上の対象 | 別表で定められた患者・状態に該当するか |
| 医学的必要性 | 継続による状態変化や治療上の必要性を説明できるか |
| 評価指標 | FIM、BIなどで状態や変化を確認できるか |
| 記録 | 実施状況、計画、到達目標、継続理由、見込み期間が記録されているか |
| 医療機関の体制 | 施設基準、届出、担当職種、実施体制を満たしているか |
| 保険請求上の取扱い | 保険者、審査支払機関、自治体等の確認方針や地域の審査運用に沿うか |
医療機関が「13単位を超えて続けられるかどうか」を慎重に説明するのは、患者さんを突き放すためではありません。国のルールや施設基準、記録要件、審査上の取扱いを確認しながら、保険診療として可能な範囲を判断しているためです。
患者さんやご家族が確認する場合は、次のように聞くと具体的です。
私の場合、標準的算定日数を超えた後も医療保険で継続できる制度上の条件に該当しますか?
月13単位までの対象ですか?
13単位を超えて算定できる医学的・制度上の理由がありますか?
介護保険のリハビリへ移行した方がよい状況ですか?
「もっと続けたいです」と希望を伝えること自体は大切です。ただし、最終的な算定可否は、希望だけで決まるものではありません。
新たな病気・手術・急性増悪がある場合はどうなる?
同じ病気に対するリハビリを継続する場合と、新たな病気やけが、手術、急性増悪が起きた場合では、扱いが変わることがあります。
たとえば、脳梗塞後に脳血管疾患等リハビリテーションを受けていた方が、その後に大腿骨を骨折して手術を受けた場合、今度は運動器リハビリテーションの対象になる可能性があります。
令和8年度の実施上の留意事項でも、疾患別リハビリテーション料を算定中に新たな疾患が発症し、新たに他の疾患別リハビリテーションを要する状態となった場合には、新たな疾患の発症日等を起算日として、それぞれの疾患別リハビリテーション料を算定できる場合があるとされています。
ただし、これは自己判断できるものではありません。新たな病気なのか、同じ疾患の経過なのか、急性増悪に該当するのか、どのリハビリ区分で算定するのかは、主治医や医療機関が診療報酬上のルールを踏まえて判断します。
医療保険から介護保険リハビリへ移行するケース
要支援・要介護認定を受けている方では、医療保険のリハビリから介護保険のリハビリへ移行することがあります。
介護保険で利用できるリハビリには、主に次のようなものがあります。
| 種類 | 内容 |
|---|---|
| 訪問リハビリテーション | 理学療法士、作業療法士、言語聴覚士などが自宅を訪問し、生活環境に合わせてリハビリを行う |
| 通所リハビリテーション | 介護老人保健施設や医療機関などに通い、リハビリや生活機能向上を目指す |
| 介護老人保健施設でのリハビリ | 入所・短期入所などを通じて、在宅生活への移行や生活機能の維持を支援する |
| デイサービスでの機能訓練 | 生活機能の維持・向上を目的に、事業所で運動や活動を行う |
介護保険リハビリは、医療保険リハビリの単なる代替ではありません。自宅での生活動作、外出、家事、介助方法、福祉用具、住宅環境など、生活全体を支える視点で組み立てることが多いサービスです。
医療保険でのリハビリが終了または縮小する時期には、介護保険サービス、生活環境、自宅での運動、福祉用具、住宅改修などを含めて、次の支援体制を整理することが大切です。
医療保険リハビリと介護保険リハビリは併用できる?
医療保険と介護保険のリハビリの併用は、非常に誤解が多い部分です。
結論からいうと、同じ疾患等について、医療保険のリハビリと介護保険のリハビリを、ずっと自由に併用できるわけではありません。
令和8年度の給付調整通知では、要介護被保険者等である患者に対して、同一の疾患等について医療保険の疾患別リハビリテーションを行った後、介護保険における訪問リハビリテーションや通所リハビリテーション等の利用開始日を含む月の翌月以降は、手術や急性増悪等により医療保険の疾患別リハビリテーション料を算定する患者に該当する場合を除き、医療保険の疾患別リハビリテーション料は算定できないとされています。
ただし、医療保険の疾患別リハビリテーションを実施する施設とは別の施設で介護保険のリハビリテーションを提供することになった場合には、円滑な移行のため、一定期間、医療保険と介護保険のリハビリを併用できる場合があります。
この場合、介護保険におけるリハビリテーションの利用開始日を含む月の翌々月まで併用可能とされており、利用開始日の翌月および翌々月に算定できる医療保険の疾患別リハビリテーション料は、1月7単位までとされています。
たとえば、7月10日に介護保険の通所リハビリを開始した場合、条件を満たせば、7月、8月、9月までは一定の範囲で併用できる場合があります。ただし、8月と9月に医療保険で算定できる疾患別リハビリテーション料は、それぞれ月7単位までです。10月以降は、同一疾患等については原則として医療保険での疾患別リハビリテーション料は算定できません。
実際の取扱いは、同じ疾患かどうか、どの施設で行うか、介護保険サービスの開始日、手術や急性増悪の有無などによって変わります。医療機関、ケアマネジャー、介護保険事業所に必ず確認してください。
介護保険リハビリを「体験利用」できる場合もある
医療保険のリハビリから介護保険のリハビリへ移行する前に、介護保険リハビリを体験できる場合があります。
令和8年度の給付調整通知では、医療保険の疾患別リハビリテーション料を算定中に介護保険リハビリの案内等が行われ、紹介された事業所で介護保険リハビリを体験する目的で、同一疾患等について医療保険の疾患別リハビリを行った日以外に、1月5日を超えない範囲で介護保険リハビリを行った場合、3か月以内に限り、医療保険から介護保険へ移行したものとはみなさないとされています。ただし、この取扱いは心大血管疾患リハビリテーション料および呼吸器リハビリテーション料を除く、とされています。
この体験利用は、介護保険のリハビリ事業所の雰囲気、通いやすさ、内容、本人との相性などを確認する機会になります。
ただし、実際に体験できるかどうかは、主治医、医療機関の相談員、ケアマネジャー、介護保険事業所に確認してください。
「リハビリ終了」と言われたときに確認すべきこと
病院やクリニックでリハビリの終了や回数制限について説明を受けたときは、次のように確認すると具体的です。
| 確認すること | 質問例 |
|---|---|
| リハビリの区分 | 私はどの疾患別リハビリに該当しますか? |
| 起算日 | 期限はいつから数えていますか? |
| 標準的算定日数 | 医療保険での標準的な算定日数はいつまでですか? |
| 月13単位の対象 | 期限後に月13単位で継続できる可能性はありますか? |
| 13単位を超える可能性 | 制度上、13単位を超えて算定できる条件に該当しますか? |
| 必要な評価 | FIM、BIなどの評価では、どのように判断されていますか? |
| 保険請求上の見通し | 審査上、継続が難しい可能性はありますか? |
| 介護保険への移行 | 訪問リハビリや通所リハビリへ移行した方がよいですか? |
| 相談先 | ケアマネジャーや地域包括支援センターに相談すべきですか? |
| 自宅での対応 | 家で行う運動や生活上の注意点はありますか? |
特に重要なのは、起算日です。
リハビリの期限は、リハビリに通い始めた日ではなく、発症日、手術日、急性増悪日、最初に診断された日、治療開始日などから数える場合があります。本人や家族が思っている日数と、医療機関が診療報酬上見ている日数が異なることがあります。
また、13単位を超える算定については、単に「医師が必要と言えばよい」というものではありません。患者さんの状態、制度上の対象、記録、評価指標、医療機関の体制、保険者・審査支払機関・自治体等の確認方針や地域の審査運用などを踏まえて、医療機関が慎重に判断する部分です。
ケース別:期限後の考え方
脳梗塞・脳出血後で180日を超える場合
脳血管疾患等リハビリテーションは、原則として180日が標準的算定日数です。
180日を過ぎても、麻痺、歩行障害、言語障害、高次脳機能障害などが残っている場合があります。この場合、月13単位での継続が可能か、制度上定められた患者・状態に該当するか、介護保険リハビリへ移行するかを確認します。
特に要支援・要介護認定を受けている方は、訪問リハビリ、通所リハビリ、福祉用具、住宅改修、家族の介助方法などを含めて、生活全体を支える体制を検討することが大切です。
なお、入院先や転院先として回復期リハビリテーション病院を検討する段階では、医療保険リハビリの期限とは別に、施設基準や実績指数(アウトカム)を見る視点も役立ちます。病院選びの目安は、リハビリ病院の実績指数(アウトカム)の見方で解説しています。
骨折・人工関節術後で150日を超える場合
骨折や人工関節術後などの運動器リハビリテーションは、150日が標準的算定日数です。
150日を超える時期には、関節の動きや筋力だけでなく、階段、入浴、買い物、外出、仕事復帰、家事など、実際の生活場面で何に困っているのかを整理するとよいでしょう。
医療保険でのリハビリ継続が難しい場合は、介護保険の通所リハビリ、訪問リハビリ、自宅での運動、地域の運動教室などを組み合わせて考えます。
入院後に体力が落ちた廃用症候群の場合
廃用症候群リハビリテーションは、診断または急性増悪から120日が標準的算定日数です。
廃用症候群では、筋力低下だけでなく、食事量、栄養状態、認知機能、意欲、活動量、家族の介助負担などが関係することがあります。
医療保険のリハビリだけで対応するのではなく、介護保険サービス、栄養管理、服薬調整、住環境調整なども含めて支援を組み立てることが重要です。
肺炎後・慢性呼吸器疾患で90日を超える場合
呼吸器リハビリテーションは、治療開始日から90日が標準的算定日数です。
息切れが残る方では、呼吸練習、歩行練習、日常生活動作の工夫、酸素療法の管理、再入院予防などが重要になります。
標準日数後の継続可否は、病状、呼吸状態、医師の判断、保険診療上の条件によって変わります。無理に運動量を増やすのではなく、主治医やリハビリ担当者と相談しながら、安全性を確認してください。
高齢の家族にもっとリハビリを受けてほしい場合
ご家族としては、「もう少しリハビリを受けられないか」と考えることがあります。
その気持ちは自然ですが、医療保険で継続できるかどうかは、希望だけで決まるものではありません。疾患別リハビリの区分、標準的算定日数、月13単位の対象、13単位を超える制度上の条件、介護保険の適用などを確認する必要があります。
まずは、主治医、リハビリ担当者、病院の相談員、ケアマネジャー、地域包括支援センターに相談し、医療保険で継続できる範囲と、介護保険や地域サービスで補える範囲を整理しましょう。
自費リハビリは選択肢になる?
医療保険や介護保険の範囲では希望する頻度や内容のリハビリが受けられない場合、自費リハビリを検討する方もいます。
自費リハビリは、保険制度上の標準的算定日数や単位数の制限を受けにくい一方、費用は全額自己負担です。また、医療機関とは異なる体制で運営されていることもあります。
利用を検討する場合は、次の点を確認しましょう。
| 確認すること | 内容 |
|---|---|
| 専門職の有無 | 理学療法士、作業療法士、言語聴覚士などが関わるか |
| 医療連携 | 主治医や医療機関との連携が可能か |
| 安全管理 | 心疾患、呼吸器疾患、転倒リスクなどに配慮できるか |
| 料金体系 | 料金、キャンセル規定、追加費用が明確か |
| 評価と目標 | 現状評価と目標設定があるか |
心臓や呼吸器の病気がある方、転倒リスクが高い方、急な体調変化がある方は、主治医に相談してから利用を検討してください。
よくある質問
Q. リハビリの期限が来たら、もうリハビリは受けられませんか?
医療保険で通常どおり算定できる期間には、疾患ごとの標準的算定日数があります。標準的算定日数を超えると制限がかかりますが、条件に応じて月13単位まで算定できる場合や、制度上定められた患者・状態に該当する場合に限って、標準日数を超えて算定できる場合があります。
ただし、誰でも継続できるわけではありません。主治医やリハビリ担当者に、リハビリ区分、起算日、月13単位の対象かどうか、介護保険への移行が必要かを確認してください。
Q. 「150日ルール」とは何ですか?
主に、運動器リハビリテーションなどで使われることが多い表現です。ただし、すべてのリハビリが150日ではありません。
脳血管疾患等リハビリテーションは180日、廃用症候群リハビリテーションは120日、呼吸器リハビリテーションは90日、心大血管疾患リハビリテーションと運動器リハビリテーションは150日です。
Q. 月13単位とは、どのくらいリハビリできるという意味ですか?
疾患別リハビリテーションでは、20分以上の個別療法として訓練を行った場合を1単位として算定します。月13単位は、単純に時間で見ると月260分に相当します。
ただし、月13単位は「必ず月260分受けられる」という意味ではありません。標準的算定日数を超えた後に、必要性や制度上の条件を踏まえて算定される上限のひとつです。実際の回数や内容は、医療機関に確認してください。
Q. 医師にお願いすれば、13単位を超えてリハビリできますか?
必ずできるわけではありません。
13単位を超えて標準的算定日数後も医療保険でリハビリを算定するには、制度上定められた患者・状態に該当すること、医学的な必要性があること、FIMやBIなどの評価、リハビリ計画、継続理由、見込み期間などの記録が必要です。さらに、保険者、審査支払機関、自治体等の確認方針や地域の審査運用によって、医療機関が算定可能と考えた場合でも、保険請求上認められないことがあります。
そのため、患者さんやご家族は「お願いすれば続けられる」と考えるのではなく、「制度上該当する可能性があるか」「医療保険で続けるべき状態か」「介護保険へ移行する方が適切か」を確認することが大切です。
Q. 介護保険に切り替えると、医療保険のリハビリは使えなくなりますか?
同一の疾患等について介護保険の訪問リハビリや通所リハビリを開始した場合、原則として、利用開始日を含む月の翌月以降は、医療保険の疾患別リハビリテーション料を算定できません。ただし、手術や急性増悪等により医療保険で算定する患者に該当する場合は、扱いが異なることがあります。
また、別施設で介護保険リハビリへ移行する場合には、一定期間併用できる場合があります。その場合も、利用開始日の翌月および翌々月に医療保険で算定できる疾患別リハビリテーション料は月7単位までです。
Q. 介護保険リハビリを試してから決めることはできますか?
条件を満たせば、介護保険リハビリを体験できる場合があります。
医療保険の疾患別リハビリを行った日以外に、同一疾患等について介護保険リハビリを体験目的で1月5日以内行った場合、3か月以内に限り、医療保険から介護保険へ移行したものとはみなさない取扱いがあります。ただし、心大血管疾患リハビリテーション料と呼吸器リハビリテーション料はこの取扱いから除かれます。
実際に体験できるかどうかは、主治医、医療機関、ケアマネジャー、介護保険事業所に確認してください。
Q. まず誰に相談すればいいですか?
入院中であれば、主治医、リハビリ担当者、病院の医療ソーシャルワーカーに相談しましょう。
外来通院中で、すでに介護保険を利用している方はケアマネジャーへ相談してください。介護保険をまだ利用していない方は、市区町村の介護保険窓口や地域包括支援センターに相談するのがよいでしょう。
まとめ
医療保険のリハビリには、疾患ごとに標準的算定日数があります。
脳血管疾患等は180日、運動器は150日、廃用症候群は120日、呼吸器は90日、心大血管疾患は150日が基本です。
標準的算定日数を超えると、医療保険でのリハビリには制限がかかります。条件に応じて月13単位まで算定できる場合がありますが、これは誰でも必ず利用できるものではありません。
また、13単位を超えて医療保険でリハビリを算定できる場合もありますが、制度上定められた患者・状態に該当し、医学的必要性、評価、記録、計画、保険請求上の取扱いなどを満たす必要があります。医師に希望を伝えれば必ず上限を超えられる、というものではありません。
医療保険でのリハビリが終了または縮小する時期には、次の点を確認しましょう。
| 確認すること | 内容 |
|---|---|
| リハビリ区分 | どの疾患別リハビリに該当するか |
| 起算日 | いつから日数を数えているか |
| 標準日数 | いつまでが標準的算定日数か |
| 月13単位 | 13単位での継続対象になるか |
| 13単位超え | 制度上・医学上の条件に該当するか |
| 介護保険 | 訪問リハビリや通所リハビリへ移行すべきか |
| 自宅での対応 | 家で続ける運動や生活上の注意点は何か |
リハビリの期限は、保険上の取扱いを確認し、次の支援方法を整理するタイミングです。
主治医、リハビリ担当者、医療ソーシャルワーカー、ケアマネジャー、地域包括支援センターと相談しながら、医療保険でできること、介護保険でできること、自宅や地域で続けることを分けて考えていきましょう。
注意書き
本記事は、医療保険・介護保険におけるリハビリテーション制度について、一般的な情報提供を目的として作成しています。個別の診断、治療方針、リハビリの実施可否、保険請求上の算定可否を判断するものではありません。
実際の取扱いは、患者さんの病状、疾患別リハビリテーションの区分、起算日、要介護認定の有無、医療機関の施設基準・届出状況、保険者・審査支払機関・自治体等の確認方針や地域の審査運用によって異なる場合があります。詳しくは、主治医、リハビリ担当者、医療機関の相談窓口、ケアマネジャー、地域包括支援センターへご相談ください。
参考資料
本記事は、厚生労働省「令和8年度診療報酬改定について」に掲載されている、医科診療報酬点数表、診療報酬の算定方法の一部改正に伴う実施上の留意事項、特掲診療料の施設基準等、医療保険と介護保険の給付調整に関する通知を参照して作成しています。令和8年度診療報酬改定ページでは、医科点数表、実施上の留意事項、特掲診療料の施設基準、給付調整に関する資料が公開され、一部は「0501訂正後」として掲載されています。




